Prof. Krzysztof Giannopoulos: W szpiczaku plazmocytowym wciąż mamy niezabezpieczone potrzeby medyczne

Opublikowano 8 marca 2024 11:51

Niedawno obchodziliśmy dzień chorób rzadkich, a cały marzec to miesiąc świadomości szpiczaka. To chyba dobra okazja, aby porozmawiać o tym, jakie są priorytety, jeśli chodzi o potrzeby w leczeniu tej choroby.
Rzeczywiście w szpiczaku plazmocytowym bardzo dużo się zmieniło na korzyść w odniesieniu do decyzji refundacyjnych z ostatnich lat. Decyzja z początku tego roku, czyli objęcie refundacją programu daratumumab-lenalidomid-deksametazon dla grupy pacjentów niekwalifikujących się do przeszczepienia pokazała, że w Polsce możemy leczyć bardzo nowocześnie, zgodnie z międzynarodowymi standardami. Mówię tutaj o leczeniu pierwszej linii. Leczenie pierwszej linii to obecnie schemat daratumumab-bortezomib-talidomid-deksametazon dla pacjentów kwalifikujących się do przeszczepienia. Później mamy możliwość terapii zarówno konsolidującej tym samym schematem i na koniec podanie leczenia podtrzymującego lenalidomidem, który jest obecnie lekiem generycznym, dostępnym w katalogu świadczeń.
Druga, większa grupa pacjentów, obejmująca 70 proc. wszystkich chorych na szpiczaka plazmocytowego to pacjenci niekwalifikujący się do przeszczepienia. Tutaj od 1 stycznia tego roku pojawiła się wspomniana już dostępność do najbardziej efektywnej terapii szpiczaka plazmocytowego. Schemat DRd pokazał ogromną skuteczność, w zasadzie nie ma innych terapii, nawet bardzo nowoczesnych, które byłyby aż tak skuteczne. Zwracaliśmy uwagę przy okazji procesu refundacyjnego, że przeniesienie daratumumabu z leczenia nawrotowych przypadków w tym samym schemacie terapeutycznych daje korzyść wydłużenia czasu do progresji średnio o 20 miesięcy. To jest bardzo dużo, bo aż o jedną trzecią w stosunku do dotychczas uzyskiwanych wyników terapii.
Decyzje dotyczące pierwszej linii leczenia będą miały oczywiście konsekwencje w dalszych liniach. Im skutecznej leczymy na początku, tym trudniej jest nam dobrać terapię chorych nawrotowych. Pierwszy problem, który się pojawi to leczenie pacjentów w pierwszym nawrocie. Tak jak powiedziałem, w zasadzie wszyscy pacjenci otrzymają leczenie związane ze stosowaniem lenalidomidu. Dużą potrzebą jest to, żeby zabezpieczyć odpowiednie leczenie pacjentów opornych na lenalidomid, który jest lekiem stosowanym do progresji, niezależnie od dawki, czyli zarówno w grupie pacjentów, którzy kwalifikują się do przeszczepienia i otrzymują mniejsze dawki w leczeniu podtrzymującym, jak i u pacjentów leczonych schematami z lenalidomidem, niekwalifikujących się do przeszczepienia. Skuteczność schematów, które są obecnie dostępne w tej grupie pacjentów, będzie ograniczona, ale mamy też nowe rejestracje. Warto zwrócić uwagę na terapie trójlekowe, gdzie trzonem terapii jest schemat karfilzomib-deksametazon. Ten sam trzon terapii jest osiągalny w Polsce i cieszymy się z możliwości stosowania, natomiast on jest osiągalny jako schemat dwulekowy. Dodanie trzeciego leku – nowoczesnego przeciwciała monoklonalnego anty-CD38, daratumumabu lub izatuksymabu, pokazuje dwukrotnie większą skuteczność, również w grupie pacjentów opornych na lenalidomid. Tu pojawia się pierwsza paląca potrzeba refundacyjna, to jest refundacja schematu: daratumumab-karfilzomib-deksametazon. Schemat ten jest obecnie rozpatrywany pod kątem objęcia refundacją. To jest schemat bardzo nowoczesny, warto byłoby, żeby był dostępny dla polskich pacjentów.
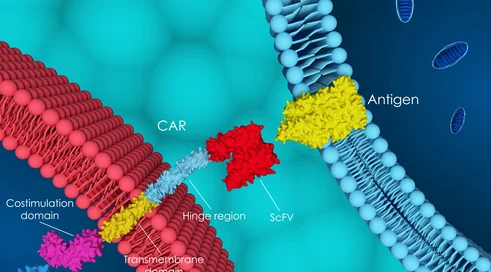
Pojawią się natomiast problemy po trzeciej linii leczenia, kiedy już wykorzystamy wszystkie nowe leki. Tak naprawdę międzynarodowe standardy mówią nam, że powinniśmy zastosować immunoterapię i tutaj mamy dwie grupy terapeutyczne. Jedna to CAR-T, znane nam już z refundacji w chłoniaku agresywnym czy w ostrej białaczce limfoblastycznej. Sytuacja tu będzie bardziej skomplikowana, bo na dzień dzisiejszy żaden z podmiotów odpowiedzialnych nie złożył wniosku refundacyjnego. Realnie o CAR-T na razie nie możemy więc mówić pod kątem dostępności w terapii chorych na szpiczaka plazmocytowego.
Jest też druga grupa immunoterapeutyków. To są przeciwciała dwuswoiste lub też przeciwciała angażujące limfocyty T. Trzy leki już są zarejestrowane. To teclistamab, talkwetamab i elranatamab. Pierwsze dwa już są w procesie refundacyjnym, z czego pierwszy jest na etapie najbardziej zaawansowanym. Tutaj nie mamy wyboru, bo nie ma żadnej innej terapii, którą można by zastosować u tych pacjentów, czyli to zdecydowanie jest niezabezpieczona potrzeba medyczna dla chorych na szpiczaka plazmocytowego.
Szpiczak plazmocytowy jest chorobą, która spełnia definicję choroby rzadkiej, ale wydaje się, że osoby z nawrotowym szpiczakiem plazmocytowym, czy też z opornością na lenalidomid wymagają odrębnego podejścia, tak jak właśnie w chorobach rzadkich. To są rzadkie przypadki, gdzie powinniśmy rzeczywiście mieć możliwość kompleksowej diagnostyki i terapii.
Tematy
szpiczak plazmocytowy