Wynagrodzenia w szpitalach powiatowych – taka piękna … katastrofa

Opublikowano 21 sierpnia 2022 18:54

Nie ma co kryć. Mleko się rozlało. Nie do się tego odzobaczyć. Co najsmutniejsze cierpią na tym pracownicy ochrony zdrowia (bogu ducha winni), a każdy najchętniej uderzał by się w cudze piersi, a najczęściej i w większości, w piersi ministra zdrowia lub NFZ.
Andrzej Mądrala, człowiek, którego mam zaszczyt znać od wielu, wielu lat powiedział kiedyś, że „ochrona zdrowia jest daltonistą”. Nic dodać nic ująć. Ochrona zdrowia nie rozpoznaje barw politycznych. Nie moją rolą jest bronić urzędników ministerstwa i NFZ …, ale jako to jest możliwe, że w Danii jest tylko 16 szpitali, obsługujących 5,8 mln obywateli. Kiedyś było ich ponadto 100, ale przeprowadzona została gruntowna reforma. Opieka zdrowotna jest tam powszechna i bezpłatna, prawo do niej ma każdy obywatel. W światowych rankingach jakości opieki zdrowotnej Dania, regularnie, ląduje na najwyższych pozycjach.
Na stronie Związku Powiatów Polskich znajduje się informacja na temat konferencji, która ma się odbyć w Pałacu Kultury i Nauki oraz materiał datowany na dzień 17 sierpnia 2022 r. „Wycena świadczeń medycznych w podmiotach leczniczych - czas na zmiany”. https://www.zpp.pl/artykul/2644-wycena-swiadczen-medycznych-w-podmiotach-leczniczych-czas-na-zmiany
Zgadzam się Drodzy Uczestnicy konferencji ... „CZAS NA ZAMIANY”, jednak to nie wycena świadczeń jest problemem.
Należy sobie, przede wszystkim, zadać pytanie, czy problem związany z wyceną świadczeń dotyczy wszystkich szpitali powiatowych?
Nie dotyczy. Jak to się dzieje, że są takie szpitale powiatowe, w których po wypłacie podwyżek dla pracowników (i to bez "kombinowania" – zmiana zaszeregowania, zatrudnienia na 3/4 etatu itp.) zostaje jeszcze „górka”, pozwalająca pokryć koszty innych podwyżek, w tym gazu i prądu. Proszę zaprzeczyć, że nie ma takich szpitali powiatowych …
Jak zatem powinna być dokonana postulowana, w tytule, konferencji, zmiana wyceny świadczeń. Przecież doprowadzi ona do tego, że część szpitali powiatowych będzie wypracowywała jeszcze większe marże, a pozostali ledwo zwiążą koniec z końcem.
Jedna z kobiet, którą zawsze podziwiałem, Madeleine Albright powiedziała „W piekle jest specjalne miejsce dla kobiet, które nie pomagają innym kobietom". Parafrazując to twierdzenie, które nie traci na aktualności (niestety), można powiedzieć, że „W piekle jest specjalne miejsce dla ludzi, którzy twierdzą, że jednym remedium na problemy służby zdrowia jest ciągłe dosypywanie kasy”. Wyceny możemy podnosić i podnosić, a potem możemy jeszcze je podnosić, podnosić i … podnosić.
Najbardziej znany inwestor giełdowy Warren Buffett mawiał: „Dopiero podczas odpływu okazuje się, kto pływał bez majtek". Drodzy zarządzający częścią (i chcę to wyrażnie podkreślić - częścią) szpitali powiatowych już wiadomo, kto pływał bez majtek … Wy.
- bo nie potrzebujemy, żeby (statystycznie) w co 2 powiecie był szpital, ale brakuje nam łóżek dla leczenia paliatywnego i opiekuńczo – leczniczych (przecież wystarczy sięgnąć do dwóch dokumentów ogólnie dostępnych, tj. obwieszczenia Ministra Zdrowia z dnia 27 sierpnia 2021 r. w sprawie mapy potrzeb zdrowotnych oraz obwieszczeń poszczególnych wojewodów w sprawie planów transformacji);
- bo nie potrzebujemy, aby w każdym szpitalu powiatowym był tomograf komputerowy, czy inny sprzęt wysoko specjalistyczny (jasno pokazała to kontorla NIK), choć przecinanie wstęgi w roku wyborczym po każdym takim zakupie bez wątpienia jest „sexy” ;
- bo, stawiam dolary przeciwko orzechom, że gdyby Was zapytać o dokładne koszty przebiegu leczenia każdego z pacjentów, w tym te związane z udziałem przedłużonych pobytów szpitalnych w pobytach ogółem, część (oczywiście, że część) z Was nie byłaby w stanie odpowiedzieć.
W czerwcu miałem przyjemność spotkać się z Joanną Szyman (Prezes Neo Hospital) oraz Łukaszem Jankowskim (świeżo upieczonym Prezesem NIL). Obaj zafascynowani słuchaliśmy jak Pani Prezes Szyman opowiada o swojej strategii Green Hospital i podnoszeniu efektywności wykonywanych procedur. Bez zaglądania do pliku EXCEL dokładnie wiedziała ile kosztuje ją każdy centymetr kwadratowy szpitala, i jak efektywnie wykonywana jest każda procedura. Co więcej, już snuła plany na przyszłość jak jeszcze bardzie poprawić jakość zarządzania.
Po co nam tyle łóżek szpitalnych?
Przyjmując, że ludność Polski to 38 milionów, według modelu duńskiego, powinno być około … tak, tak 105 szpitali. No dobra jeżeli chcielibyśmy osiągnąć wydajność systemu ochrony zdrowia na 3 razy mniejszym poziomie, (uwzględniając różnice kulturowe oraz demograficzne), w Polsce opiekę zapewniło by 315 szpitali, podczas, gdy w sieci szpitali jest prawie 580 (czyli około 100 % więcej).
Nie dotarłem do aktualnych danych, ale według tych z 2018 szpitali powiatowych było 243, a łącznie mamy 314 powiatów i 66 miast na prawach powiatu. Oznacza to, że jeden szpital przypada (statystycznie) na 1,5 powiatu.
Wnioski?
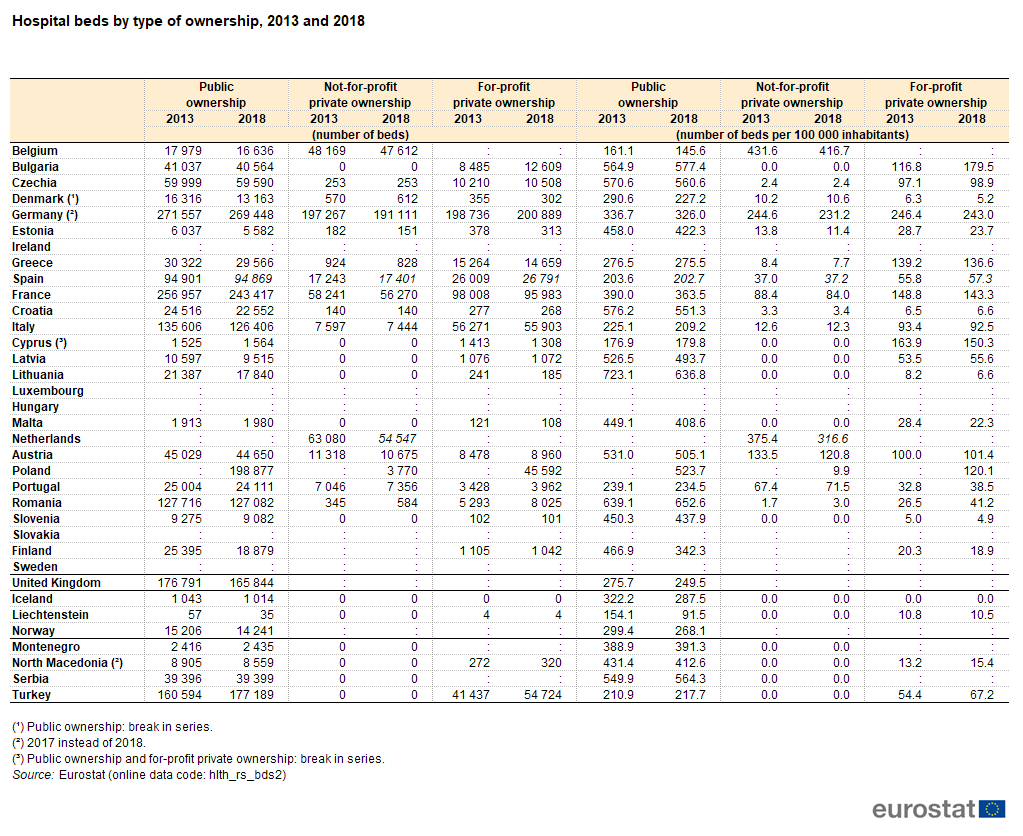
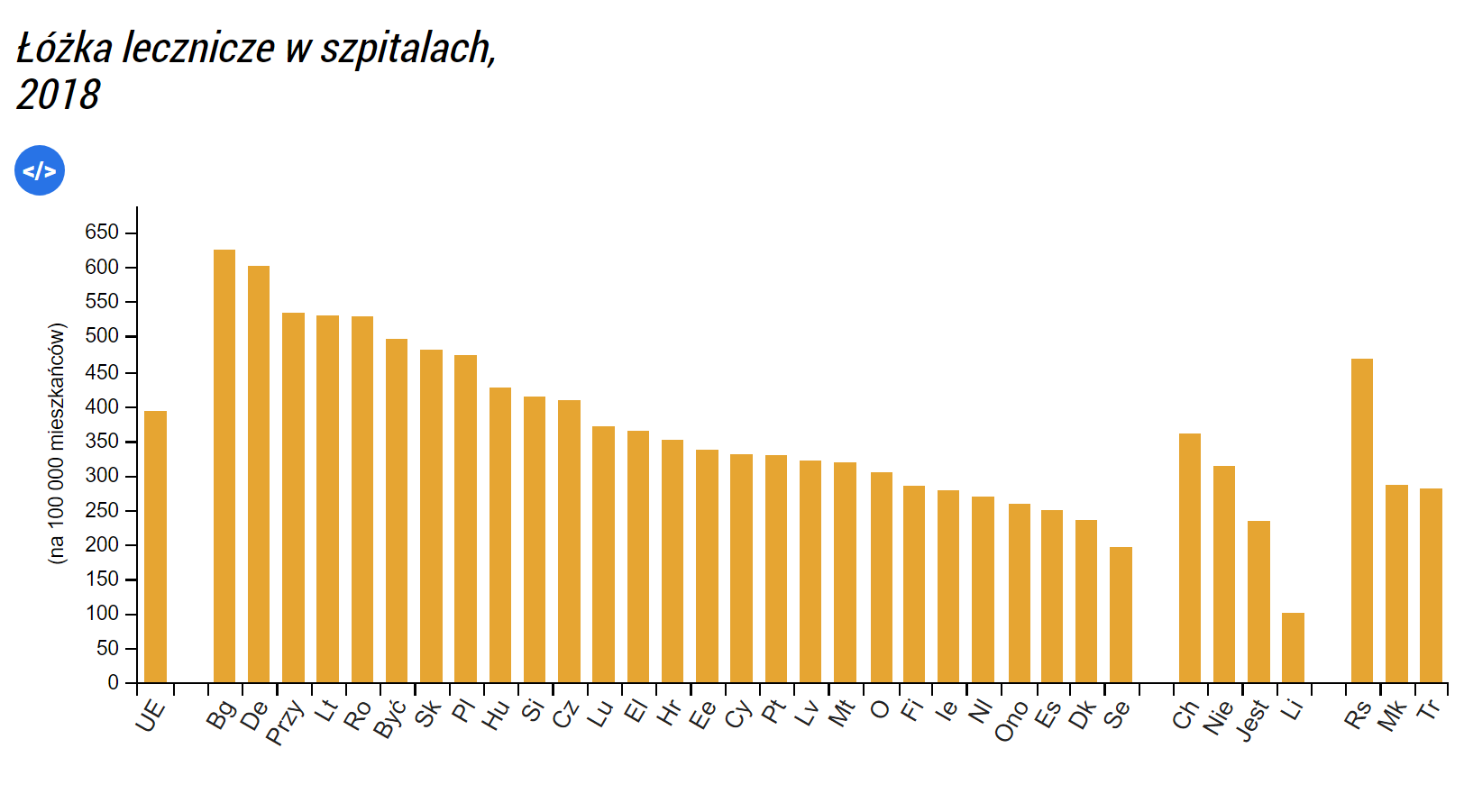
Analiza liczby łóżek szpitalnych w stosunku do liczby ludności pokazuje, że w 2018 r. w całej UE-27 było ich średnio 538 na 100 000 mieszkańców (Łączna liczba łóżek szpitalnych = łóżka do opieki leczniczej (ostrej) + łóżka do opieki rehabilitacyjnej + łóżka do opieki długoterminowej + inne łóżka szpitalne).
Polska znajduje się powyżej średniej tj. zapewnia 653 łóżka na 100 000 mieszkańców.
Wśród państw członkowskich UE Niemcy odnotowały nie tylko największą liczbę łóżek szpitalnych (661 000; dane z 2017 r.), ale także najwyższą liczbę w stosunku do liczby ludności, z 800 łóżkami szpitalnymi na 100 000 mieszkańców (przy czym wynika to z dużego udziału podmiotów szpitalnych prywatnych non profit oraz działających dla zysku) Bułgaria, Austria i Węgry również odnotowały ponad 700 łóżek szpitalnych na 100 000 mieszkańców, przy czym wskaźnik ten w Rumunii jest nieco poniżej tego poziomu.
Irlandia (z wyjątkiem łóżek psychiatrycznych, z wyłączeniem łóżek w prywatnym sektorze opieki zdrowotnej), Hiszpania, Dania i Szwecja odnotowały w 2018 r. najniższą liczbę łóżek szpitalnych w stosunku do wielkości populacji, wszystkie poniżej 300 na 100 000 mieszkańców. Przy czym nie wpłynęło to na jakość świadczeń zdrowotnych, co pokazują badania jakościowe (o tym w dalszej części tekstu).
Polska znajduje się powyżej średniej tj. 653 łóżka na 100 000 mieszkańców, co oznacza, że mamy ponad 2 razy więcej łózek szpitalnych niż Irlandia Hiszpania, Dania, Szwecja. Można by to usprawiedliwiać, gdyby powołane kraje były autsajderami pod względem oceny jakości ochrony zdrowia. Jednak tak nie jest.
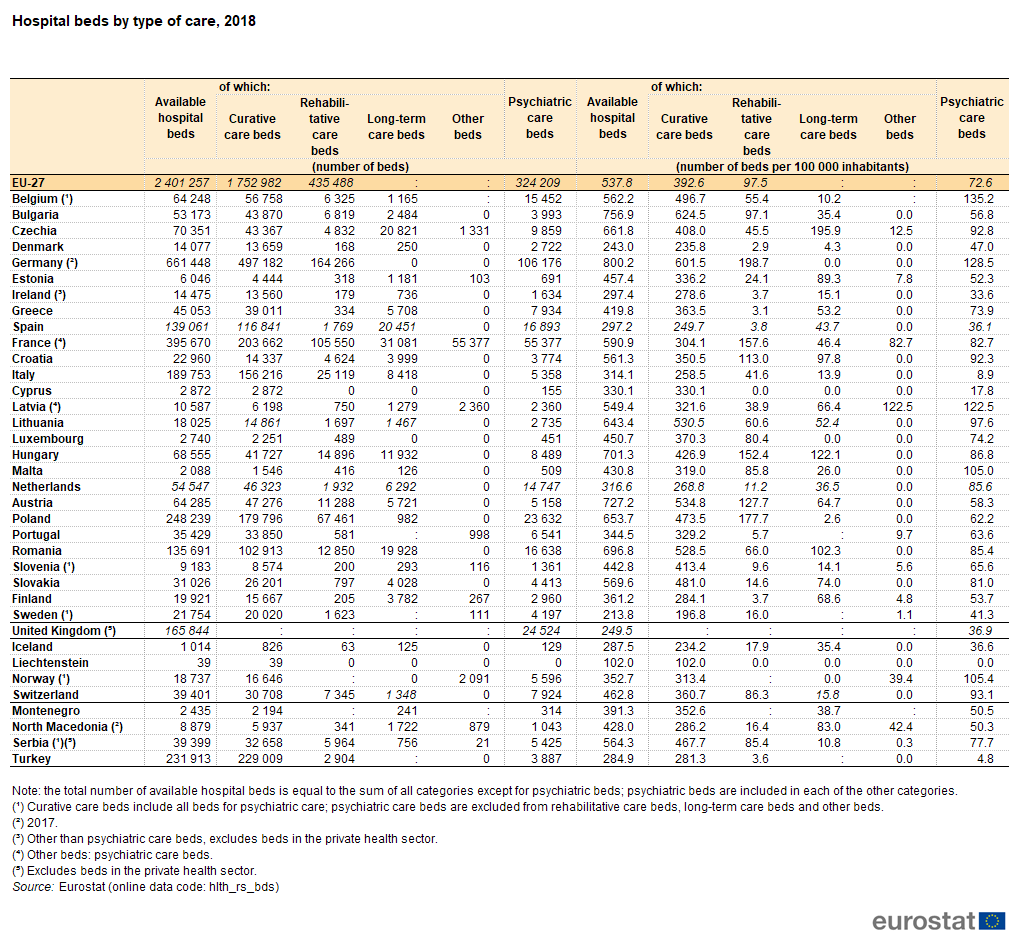
Łóżka do opieki leczniczej w szpitalach są przeznaczone dla pacjentów, u których głównym celem klinicznym jest wykonanie jednej lub więcej z następujących czynności: zarządzanie porodem (położnictwo), wykonywanie operacji, leczenie lub leczenie (w tym łagodzenie objawów, zmniejszanie nasilenia lub ochrona przed zaostrzeniem i / lub powikłaniami) chorobami lub urazami niepsychicznymi, wykonywanie procedur diagnostycznych lub terapeutycznych.
Udział łóżek leczniczych wśród wszystkich łóżek szpitalnych był najwyższy na Cyprze (100 %), podczas gdy łóżka do opieki leczniczej stanowiły ponad 90 % wszystkich łóżek szpitalnych w Danii, Portugalii, Irlandii (z wyłączeniem łóżek w prywatnym sektorze opieki zdrowotnej; łóżka do opieki leczniczej nie obejmują łóżek psychiatrycznych), Słowenii i Szwecji. Należy pamiętać, że w Słowenii i Szwecji liczba łóżek opieki leczniczej obejmuje wszystkie łóżka do opieki psychiatrycznej (niezależnie od tego, czy są lecznicze, czy nie). Natomiast mniej niż dwie trzecie wszystkich łóżek szpitalnych przeznaczono na opiekę leczniczą w Chorwacji, Czechach, na Węgrzech, Łotwie i we Francji (gdzie odnotowano najniższy odsetek, wynoszący 51,5 %).
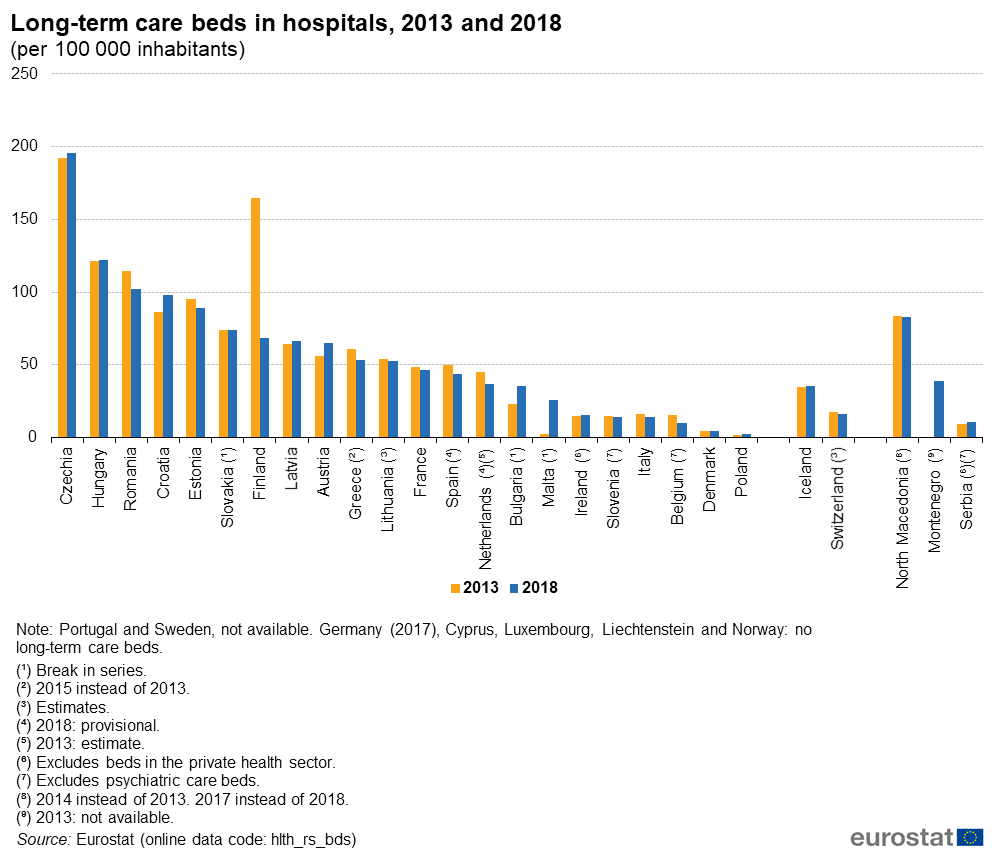
W większości państw członkowskich UE (brak danych dla Portugalii i Szwecji) łóżka do opieki długoterminowej stanowiły mniej niż 15 % całkowitej liczby łóżek szpitalnych w 2018 r., przy czym tylko Węgry (17,4 %), Chorwacja (17,4 %), Finlandia (19,0 %), Estonia (19,5 %) i Czechy (29,6 %) odnotowały wyższy odsetek.
Z kolei wbrew trendom demograficznym oraz zaleceniom zwartym w dokumentach: obwieszczenie Ministra Zdrowia z dnia 27 sierpnia 2021 r. w sprawie mapy potrzeb zdrowotnych oraz obwieszczeniach poszczególnych wojewodów w sprawie planów transformacji, niezwykle mały jest w Polsce udział łóżek opiekuńczych w liczbie wszystkich łóżek szpitlanych.
Liderzy jakości.
W badaniu z 2021 r. zatytułowanym Mirror, Mirror 2021 - Reflection Poorly: Health Care in the U.S. Compared to Other High-Income Countries, Commonwealth Fund zbadał wydajność systemów opieki zdrowotnej w 11 krajach przy użyciu wskaźników z pięciu domen. Ich cel? Ocena wyników opieki zdrowotnej w USA poprzez porównanie jej z innymi systemami opieki zdrowotnej. Stany Zjednoczone zajęły ostatnie miejsce w rankingu wynikającym z tego badania: (1) Norwegia; (2) Holandia; (3) Australia; (4) Wielka Brytania; (5) Niemcy; (6) Nowa Zelandia; (7) Szwecja; (8) Francja; (9) Szwajcaria; (10) Kanada; (11) Stany Zjednoczone Ameryki. Raport EHCI ocenia systemy opieki zdrowotnej na podstawie kryteriów takich jak poszanowanie praw i informacji pacjenta, dostęp do opieki, usługi oferowane pacjentom, profilaktyka, wyniki leczenia itp. https://fr.april-international.com/en/healthcare-expatriates/which-countries-have-best-healthcare-systems
W rankingu Bloomberg's Most Efficient Health Care 2020, który spogląda wstecz na pandemię Covid-19, zbadano nie mniej niż 56 krajów. Azja jest wyraźnym zwycięzcą tego rankingu: (1) Singapur; (2) Hongkong; (3) Tajwan; (4) Korea Południowa; (5) Izrael; (6) Irlandia. Bloomberg ocenia światowe systemy opieki zdrowotnej, biorąc pod uwagę koszt opieki jako procent PKB, koszt opieki na mieszkańca i oczekiwaną długość życia. https://fr.april-international.com/en/healthcare-expatriates/which-countries-have-best-healthcare-systems
Health Consumer Powerhouse regularnie publikuje raport na temat systemów opieki zdrowotnej w Europie: Euro Health Consumer Index (EHCI). Badanie to klasyfikuje 35 krajów według jakości ich systemów opieki zdrowotnej, biorąc pod uwagę 46 wskaźników. 10 najlepiej ocenianych krajów to: (1) Szwajcaria; (2) Holandia; (3) Norwegia; (4) Dania; (5) Belgia; (6) Finlandia; (7) Luksemburg; (8) Szwecja; (9) Austria; (10) Islandia. https://fr.april-international.com/en/healthcare-expatriates/which-countries-have-best-healthcare-systems
Czy nie inwestujemy za dużo?
W maju 2022 r. ukazał się raport „Nakłady powiatów i miast na prawach powiatu na szpitale w latach 2015-2022” https://zpp.pl/storage/files/2022-05//e339e867c3b44032da872afdc450014d71.pdf#xd_co_f=NzM2ZmJhY2YtMDJmZS00ZGU0LTk2NjMtMjQ0Yjk1ZjIwYWQw~
Wynika z niego, że w ciągu sześciu lat powiaty zwiększyły nakłady na szpitale ogólne niemal dwukrotnie. W 2015 roku powiaty wydały 259 milionów złotych, a w 2021 roku już 541 milionów złotych, choć w 2020 roku było to jeszcze więcej, bo 641 milionów złotych. Z kolei miasta na prawach powiatu w 2015 roku wydały 347 milionów złotych, a w 2021 już 564 milionów złotych. Na przestrzeni ostatnich sześciu lat zarówno powiaty oraz miasta na prawach powiatu wydały na szpitale ogólne po 2,9 miliarda złotych, czyli ok. 5,8 miliarda złotych.
Wśród wydatków majątkowych największe znaczenie mają wydatki dotyczące inwestycji. W powiatach i miastach na prawach powiatu na inwestycje, dotacje celowe na sfinansowanie i dofinansowanie kosztów inwestycji i zakupów inwestycyjnych oraz pomoc finansową na inwestycje, wydatkowano w latach 2015-2021 łącznie prawie 3,66 mld zł.
Inwestycje w sprzęt medyczny pod lupą NIK.
W kontekście powyższego nie można pominąć kontroli NIK. Kontrolą objęto 17 podmiotów leczniczych (w tym 15 prowadzonych w formie samodzielnych publicznych zakładów opieki zdrowotnej oraz dwa instytuty badawcze).
W skontrolowanych podmiotach leczniczych stan wyposażenia w wysokospecjalistyczną aparaturę medyczną zwiększył się o 26% w okresie objętym kontrolą. W latach 2017-2021 podmioty te zakupiły łącznie 119 specjalistycznych urządzeń, spośród wybranych 22 rodzajów. Koszt zakupu tej aparatury przekroczył 434 mln zł. Celem zakupów była przede wszystkim wymiana przestarzałego i wyeksploatowanego sprzętu medycznego.
Decyzje o zakupie podejmowane były często ad hoc, bez rzetelnego rozpoznania potrzeb pacjentów i pomimo braku zainteresowania NFZ zakontraktowaniem rozszerzonego zakresu usług.
W 10 podmiotach leczniczych (prawie 60% objętych badaniem) wysokospecjalistyczna aparatura medyczna nie była wykorzystywana w sposób optymalny.
W 2020 r. Samodzielny Publiczny Zespół Zakładów Opieki Zdrowotnej w Ostrowi Mazowieckiej (szpital powiatowy) za prawie 1,5 mln zł zakupił angiograf, który jednak nie był wykorzystywany. Przyczyną było niedostosowanie pomieszczeń przeznaczonych do eksploatacji urządzenia. Do dnia zakończenia kontroli NIK angiograf nie został zainstalowany, co w ocenie Izby było działaniem niegospodarnym
Cztery szpitale za ponad 9,5 mln zł zakupiły sprzęt medyczny (w tym: angiograf, mammograf, rezonans magnetyczny, aparat do radioterapii śródoperacyjnej). Jednak urządzenia te nie zostały w pełni wykorzystane ze względu na ograniczony zakres świadczeń realizowanych na podstawie umowy z OW NFZ. Na przykład w Szpitalu Ogólnym in. Witolda Ginela w Grajewie (szpital powiatowy) nie wykorzystano w pełni możliwości angiografu, zakupionego w 2018 r. za ponad 3 mln zł. Od października do grudnia 2019 r. zawieszono zabiegi planowe w Pracowni Angiografii ze względu na wysokie koszty świadczeń i brak umowy z Podlaskim OW NFZ. Umowy zostały zawarte dopiero po 15 i 17 miesiącach od uruchomienia pracowni.
To tylko klilka przykładów z powołanej kontroli.
"Mamy znane wiadome. Rzeczy, o których wiemy, że je wiemy. Wiemy również, że istnieją znane niewiadome. Innymi słowy, wiemy, że są pewne rzeczy, których nie wiemy. Ale są również nieznane niewiadome – takie, o których nie wiemy, że ich nie wiemy." Donald Rumsfeld.
W artykule "Szpitale droższe od pięciogwiazdkowych hoteli" https://www.termedia.pl/mz/Szpitale-drozsze-od-pieciogwiazdkowych-hoteli,45620.html Jarosław Kozera oraz Magdalena Kozera przeprowadzili analizę ekonomiczną funkcjonowania szpitali.
Według autorów średnia marża na grupę JGP zaliczoną do świadczeń kompleksowych wyniosła ok. 3500 zł za 2019 r. W JGP zaliczonych do świadczeń dużych i diagnostycznych również odnotowano dodatnią marżę. Realizacja JGP zaliczonych do świadczeń kompleksowych, dużych i diagnostycznych oznacza dla szpitala dodatni wynik finansowy. Pozostałe grupy świadczeń, to jest małe, średnie, specjalistyczne i podstawowe, przynoszą stratę. Średnia strata w przypadku JGP zaliczonych do świadczeń podstawowych w 2019 r. wyniosła ok. 2000 zł.
Potwierdziła się, zdaniem autorów, wielokrotnie wygłaszana teza, że wraz ze wzrostem złożoności świadczeń rośnie marża szpitala. I zaprzecza to powszechnie powtarzanym stwierdzeniom, że świadczenia kompleksowe są źle wycenione.
Analiza pokazuje, jak duże, wręcz fundamentalne znaczenie ma struktura świadczeń wykonywanych na oddziale. Brak doboru odpowiedniej struktury świadczeń, a co gorsza pozostawienie jej samej sobie, powoduje liczne problemy nie tylko natury finansowej. Może być również przyczyną, nie „może” – jest, braku dostępności świadczeń dla pacjentów z najpoważniejszymi schorzeniami, dla których nie wystarcza już punktów z kontraktu.
Ponadto autorzy zwrócilł uwagę , że średnie czasy pobytu oscylują pomiędzy jednym dniem a mniej więcej 15 dniami w zależności od wybranego podmiotu.
Pojęcie zarządzania czasem pobytu pacjenta na oddziale ciągle nie jest powszechne lub w wielu przypadkach nie jest doceniane. Potrzebna jest determinacja ze strony zarządzających i realizujących świadczenia, wspólne wypracowanie planu pobytu dla każdej grupy (rozpoznania, procedury), a przede wszystkim zrozumienie, że wszystkie czynności, jakie wykonujemy jeszcze przed rozpoczęciem hospitalizacji, a później w czasie jej trwania aż do zakończenia, mają realne znaczenie finansowe i są odzwierciedleniem efektywnego zarządzania oddziałem.
Udział przedłużonych pobytów szpitalnych w pobytach ogółem oscylował pomiędzy 19,5 proc. w województwie pomorskim a 25,5 proc. w województwie lubelskim. W 2019 r. średnio ok. 24 proc. hospitalizacji miało przedłużone pobyty, co oznacza ok. 2 mln osobodni spędzonych w szpitalach bez znaczącego uzasadnienia klinicznego.
Warto szczegółowo zbadać to zagadnienie, które jest wypadkową wielu czynników: złej organizacji pracy na oddziałach, braku motywacji personelu medycznego, braku dostępności badań, opisów itp.
Czy jednak zawsze mamy wpływ na długość trwania hospitalizacji? Jak twierdzą autorzy artykułu (i można się z nimy zgodzić), bez wątpienia tak. W 90 proc. przypadków możemy ją nie tylko zaplanować – wliczając w to niezbędne badania wykonane przed zabiegiem, które nie wymagają pobytu w szpitalu – lecz także określić optymalny czas jej trwania. Pozostałe 10 proc. stanowią hospitalizacje z powikłaniami, których w wielu sytuacjach można by uniknąć, np. ograniczając pobyt pacjenta do niezbędnego minimum. W myśl zasady, że każdy kolejny dzień to zagrożenie zakażeniem wewnątrzszpitalnym. Oczywiście nie dyskutujemy tu o poważnych powikłaniach, na które przeważnie nie mamy wpływu. https://www.termedia.pl/mz/Szpitale-drozsze-od-pieciogwiazdkowych-hoteli,45620.html
Na koniec autorzy artykułu przedstawili podsumowanie, z którym trudno polemizować: „Nawet zwiększenie finansowania ochrony zdrowia niczego tak naprawdę nie zmieni. Owszem, poprawi bieżące funkcjonowanie jednostek i zatrudnionych w nich osób, ale nie poprawi dostępności terapii dla pacjentów, którzy w istocie są zmuszani do szukania możliwości leczenia poza systemem publicznym. […] musimy zdać sobie sprawę, że wyrażając zgodę na rozszerzanie się marnotrawstwa, ugruntowujemy sytuację, w której ze wszelkich podwyżek nakładów najmniej korzysta ten, kto je finansuje, czyli pacjent.”
W innym artykule o wdzięcznym tytule - "Gdzie najlepiej zarządza się szpitalami?" ci sami autorzy przedstawili ciekawą analizę, z uwzględnieniem proejktu dotyczącego podziału szpitali na kategorie.
https://www.termedia.pl/mz/Gdzie-najlepiej-zarzadza-sie-szpitalami-,47427.html Gdzie najlepiej zarządza się szpitalami?
W przypadku szpitali powiatowych (ryc. 6) najlepiej radzą sobie placówki w województwie lubuskim (wszystkie 3 szpitale powiatowe znalazły się w kategorii A), a najgorzej w województwach podkarpackim (na 19 szpitali 9 znalazło się w kategorii C, a 3 w kategorii D, co oznacza, że 63 proc. szpitali będzie musiało poddać się restrukturyzacji) i śląskim (na 18 szpitali 9 znalazło się w kategorii C, a 3 w kategorii D, co oznacza, że 66 proc. szpitali będzie musiało poddać się restrukturyzacji).
To chyba nie przypadek, że to właśnie w województwie Podkarpackim, Śląskim, Wielkopolskim i Małoposlkim wystąpiły (według danych NFZ) największe problemy z podpisywaniem aneksow obejmujących środki finansowe na podwyżki dla personelu szpitali.
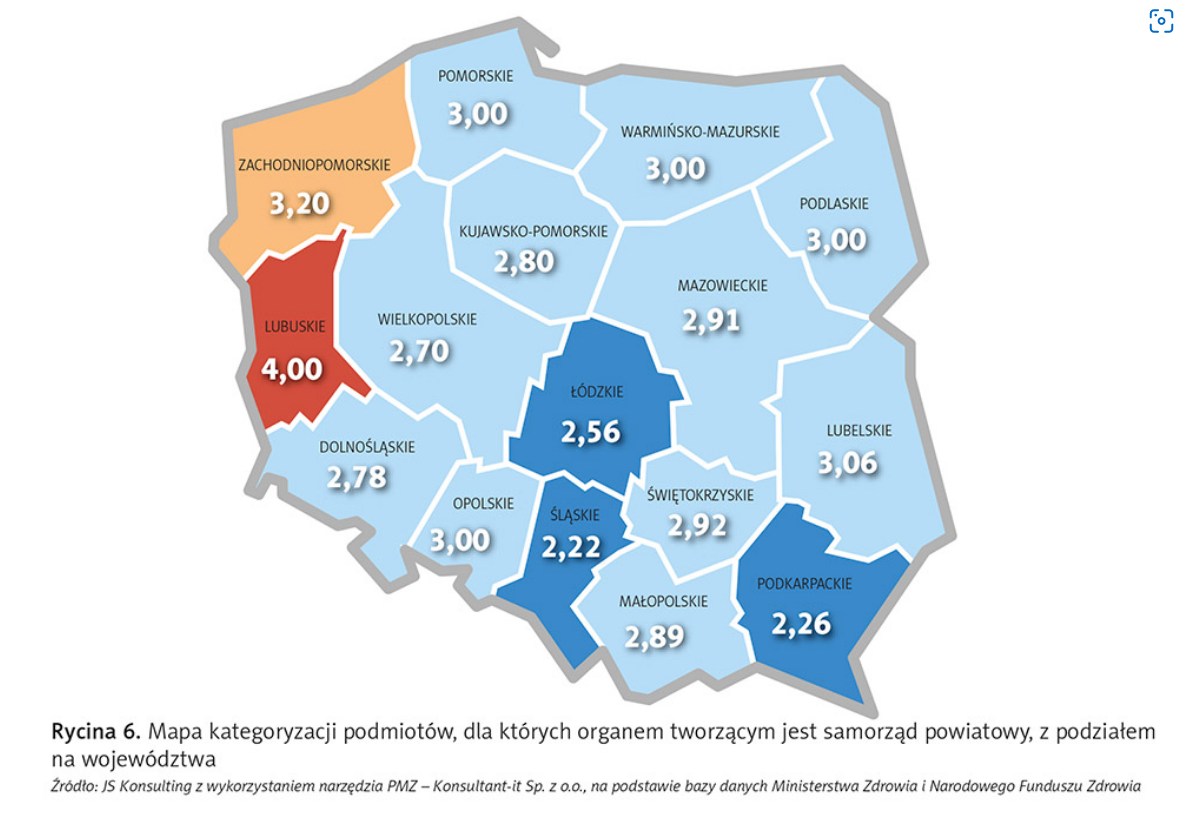
Jak wskazali autorzy „[…] kategoryzacja wskazuje prawdziwych liderów, którzy nie bali się podjąć ryzyka reform i niepopularnych decyzji, ale także tych, dla których zawsze winni są inni: a to NFZ, a to ministerstwo, a to załoga, ponieważ nigdy nie mieli odwagi podjąć ryzykownych, lecz skutecznych działań restrukturyzacyjnych.”
Podsumowując posłużę się pewną metarforą.
Kiedy budowaliśmy nowy system opieki zdrowotnej oparty na ubezpieczeniu zdrowotnym i Kasach Chorych, towarszyło nam hasło „Pieniądz powinien iść za pacjentem”.
Jako ubezpieczony i mówię to we własnym imieniu, nie zgadzam się, aby moje ciężko zarobione pieniądze szły do tych szpitali, które mają za dużo łóżek (lub ich nie odpowiednią strukturę), "wywalają miliony" na nieużywany sprzęt, nie prowadzą analiz ekonomicznych efektywności czasu pracy i wykonywanych procedur.
Nadszedł odpływ i nie ma co kryć ... widać, iż pływaliście bez majtek ...














