Przerwać łańcuch szpitalnych wizyt. CAR-T zmienia leczenie szpiczaka

Opublikowano 27 kwietnia 2026 07:18
Z tego artykułu dowiesz się:
- Przełomowa terapia CAR-T może wkrótce wprowadzić rewolucję w leczeniu szpiczaka plazmocytowego, a eksperci przewidują, że część pacjentów może zostać całkowicie wyleczona.
- Własne limfocyty T pacjentów są przekształcane w „żywy lek”, co daje nadzieję na długotrwałą poprawę stanu zdrowia, a ich efekty są znacznie lepsze, gdy terapia stosowana jest na wcześniejszych etapach leczenia.
- Polska jest jednym z liderów w Europie w zakresie terapii CAR-T, a w kraju działa już 15 ośrodków, które mogą leczyć pacjentów z nowotworami hematologicznymi, w tym szpiczakiem plazmocytowym.
- Dostępność terapii CAR-T dla polskich pacjentów może przynieść znaczące oszczędności dla systemu ochrony zdrowia, a eksperci apelują o jej refundację, argumentując, że to jednorazowy koszt w porównaniu do wieloletnich terapii.
- Historia 12-letniej Emily, która po zastosowaniu terapii CAR-T pokonała białaczkę, pokazuje, jak wielki potencjał drzemie w tej innowacyjnej metodzie leczenia nowotworów.
Przełomowa terapia CAR-T jest w Polsce refundowana chorym na ostrą białaczkę limfobalstyczną i chłoniaki. Terapia została zarejestrowana również do leczenia szpiczaka plazmocytowego. Działa tak skutecznie, że - zdaniem lekarzy - część pacjentów ze szpiczakiem może zostać całkowicie wyleczona.
Własne limfocyty do produkcji leku
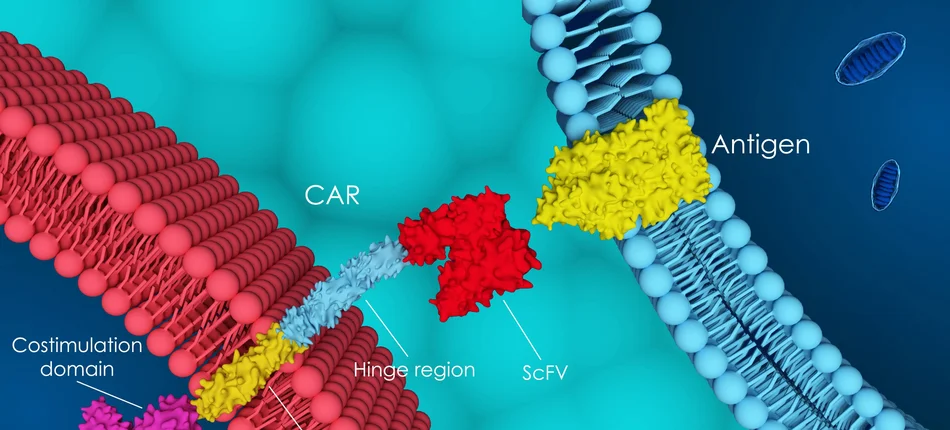
Terapia CAR-T polega na tym, że pacjent otrzymuje swoje własne limfocyty T - komórki układu odpornościowego - odpowiednio zmodyfikowane genetycznie w laboratorium. Jest to więc „żywy lek”. - To są komórki obecne w organizmie każdego z nas. Są odpowiedzialne za odporność przeciwnowotworową i przeciwinfekcyjną. Wykonując przeszczepienia allogeniczne przekonaliśmy się, że limfocyty T mają kluczowe znaczenie dla wyleczenia pacjenta z choroby nowotworowej. Ich modyfikacja genetyczna czyni je bardziej agresywnymi wobec komórek nowotworowych. Potrafią je rozpoznać, połączyć się z nimi i je zniszczyć – wyjaśnia prof. Lidia Gil z Kliniki Hematologii, Transplantacji i Terapii Komórkowej Uniwersytetu Medycznego w Poznaniu. Dodaje, że limfocyty po modyfikacji genetycznej mają zdolność do namnażania się. - Lek ten nie zużywa się całkowicie, bo ma zdolność do ekspansji – tłumaczy. Ekspertka informuje, że pobieranie limfocytów od pacjenta trwa około dwie - trzy godziny. Potem są one pakowane, odbierane przez kuriera i przesyłane do laboratorium specjalistycznego. Modyfikacja genetyczna w przypadku szpiczaka trwa około 4 tygodni. - Materiał przyjeżdża do nas zamrożony i już jest lekiem, który podajemy pacjentowi – mówi.
Od momentu rejestracji w Europie w 2018 r. wykonano ponad 17 tysięcy takich procedur.
Jak po 6 latach nieskutecznych terapii wyleczono Emili?
Przełom w pracach nad terapią CAR-T nastąpił 2012 r., kiedy 12-letnia Emily Whitehead z Pensylwanii, która w wieku 5 lat zachorowała na białaczkę limfoblastyczną oporną na wszelkie formy leczenia, otrzymała zmodyfikowane swoje własne limfocyty w ramach badania klinicznego. Zespól pediatry-onkologa dr Stephena Gruppa, dyrektora centrum badań nad rakiem u dzieci w Filadelfii podał jej komórki, nie poprzedzając tego żadną inną terapią i nie dodając żadnej innej terapii po. Dziewczynka osiągnęła remisję choroby i do dziś jest zdrowa. Nigdy potem nie była leczona przeciwnowotworowo. Stworzyła fundację, która dziś wspiera rozwój nowatorskich metod w onkologii. W Polsce pierwszy chory na chłoniaka dostał CAR-T w 2019 r., a dwa lata później podano ją po raz pierwszy w Polsce pacjentowi ze szpiczakiem plazmocytowym. Chory dostał ją w ramach badania klinicznego.
Lot na Marsa
- Kiedy pierwszy raz usłyszałam o tej terapii, myślałam, że rozmawiamy o wyprawie na Marsa. I absolutnie nie śniło mi się nawet, że będzie ona dostępna w naszym kraju – wspomina prof. Lidia Gil. - Spotykałam się z producentami tego leku przy okazji różnych konferencji zagranicznych. Pytałam ich nie „czy” tylko „kiedy” planują rozszerzyć zastosowanie tego leku o Polskę - opowiada. - W końcu udało mi się umówić z nimi na roboczy lunch i ustaliliśmy, że przyjadą do Polski zobaczyć, jakim potencjałem dysponujemy. Po powrocie do Poznania zebrałam mój zespół transplantacyjny i postanowiliśmy się przygotować, Połowa z nas nie wierzyła, że Amerykanie przyjadą. Ale oni przyjechali i tak się zaczęło. Był styczeń 2019 r. i od tego momentu zaplanowano dla nas całą ścieżkę akredytacyjną – mówi hematolożka. - Dziś jesteśmy największym ośrodkiem w Polsce i nie tylko, bo na przykład w Szwajcarii czy w Austrii mają mniejsze doświadczenie i mniej przeprowadzonych procedur. A my wyleczyliśmy już bardzo wielu chorych. Dziś stosujemy to leczenie u bardzo dobrze dobranych pacjentów. Wiemy, kogo zakwalifikować do leczenia, jak je prowadzić, jak zarządzać działaniami niepożądanymi. Byliśmy nimi straszeni, ale one okazały się mniej niebezpieczne niż te, które widzimy przy transplantacji - zaznacza. - Choć wiele się nauczyliśmy, ciągle mamy poczucie, że jesteśmy na początku drogi, ponieważ ta technologia mocno się rozwija - dodaje.
Tylko 3-letnie przeżycia
Szpiczak plazmocytowy jest nowotworem komórek plazmatycznych- elementu układu odpornościowego, które są odpowiedzialne m.in. za produkcję przeciwciał. U chorych na szpiczaka proliferują one w sposób niekontrolowany, przestają pełnić swoją rolę i produkują nieprawidłowe białka, które mogą uszkadzać inne narządy i tkanki, np. nerki i kości. W Polsce każdego roku szpiczak wykrywany jest u około 2 tys. osób.
Ponad 20 lat temu średni czas przeżycia tych pacjentów wynosił trzy lata. – Obecnie mediana przeżycia wynosi 10-15 lat, ale są chorzy, i mamy takich w naszej klinice, którzy żyją z chorobą ponad 20 lat – mówi prof. L.Gil.
Współcześnie szpiczak plazmocytowy stał się choroba przewlekłą. Pacjenci żyją dłużej, ale cały czas potrzebują konsultacji specjalisty i kolejnych linii terapii. To sprawia, że są często po prostu zmęczeni leczeniem. – Dodatkowo na pewnym etapie wyczerpują się możliwości skutecznego leczenia, chorzy tracą odpowiedź na to leczenie – mówi prof. Gil.
Prof. Lidia Gil wspomina swojego pierwszego pacjenta ze szpiczakiem plazmacytowym. – To był chory z bardzo nasilonymi bólami kostnymi, słaby, z nawracającymi infekcjami, dosłownie skulony z bólu człowiek. Zastosowanie pierwszej linii leczenia spowodowało, że te wszystkie dolegliwości cofnęły się w bardzo krótkim czasie. Byłam niezwykle dumna, że jako młody lekarz leczę skutecznie pacjenta z chorobą nowotworową. Tyle że ta odpowiedź trwała kilkanaście miesięcy, a potem przeżywałam razem z rodziną odejście tego człowieka. Mediana przeżycia wynosiła wówczas 3 lata, ale naprawdę było to znacznie krócej. Dzisiaj mam pacjentów, których zaczęłam leczyć 20 lat temu i to wydłużenie przeżycia jest rzeczywiście spektakularne - opowiada.- Jednak ci pacjenci wymagają ciągle kolejnych terapii. Potrzebujemy więc leczenia, które przerwie ten łańcuch, powodujący, że pacjent jest ciągle powiązany ze szpitalem – apeluje.
Skuteczność CAR-T
Metoda CAR-T na początku była stosowana u pacjentów, którzy byli już po wielu leczenia i wyczerpali inne możliwości terapeutyczne. – Nawet w tej grupie uzyskujemy długotrwałe okresy poprawy. Jednak bez wątpienia jeszcze lepsze efekty uzyskamy, gdy CAR-T będziemy podawać pacjentom na wcześniejszych etapach leczenia. Są chorzy, u których ta terapia daje bardzo dobre efekty, gdy zostanie podana w drugiej linii leczenia – mówi prof. Lidia Gil.
Terapię CAR-T powinni otrzymać pacjenci ze szpiczakiem, u których dochodzi do nawrotu, oporności na terapię pierwszej linii. – Być może w przyszłości będziemy stosować tę metodę u pacjentów z chorobą resztkową, czyli takich, w których organizmie po leczeniu jest obecna bardzo niewielka ilość komórek nowotworowych, wykrywanych bardzo czułymi metodami. U tych osób wcześniej lub później – raczej wcześniej – dojdzie do nawrotu choroby. Wydaje się, że terapia CAR-T dla tych pacjentów byłaby idealnym rozwiązaniem – mówi prof. Gil.
Obecnie trwają badania, które odpowiedzą na pytanie, czy leczenie CAR-T zastąpi przeszczepienie komórek krwiotwórczych i będzie elementem terapii pierwszej linii. – Jestem pewna, że szpiczak będzie chorobą wyleczalną, tylko nie wiem, kiedy to nastąpi. Sądzę, że jeśli chodzi o zastosowanie terapii CAR-T w szpiczaku plazmocytowym, to jesteśmy na początku drogi. Dopiero zaczynamy podawać te terapie na coraz wcześniejszych etapach leczenia i nie wszystkie badania zostały zakończone, ale ta technologia będzie się udoskonalać. Moim zdaniem od CAR-T nie ma odwrotu i jestem przekonana, że choroby nowotworowe w hematologii będzie można wyleczyć za pomocą terapii CAR -T– zaznacza.
Dostępność dla polskich pacjentów
– Chcielibyśmy, aby terapie CAR-T były refundowane. Zdajemy sobie sprawę, że są one kosztowne, ale doświadczenie w leczeniu pacjentów z chłoniakami czy ostrą białaczką limfoblastyczną pokazuje, że ich zastosowanie się opłaca. CAR-T podajemy pacjentowi raz i jest to jednorazowy wydatek, podczas gdy pozostałe terapie to terapie ciągłe, które stosujemy u pacjentów tak długo, jak długo chorzy odpowiadają na leczenie albo dopóki nie pojawią się działania niepożądane. Na dodatek wymagają ciągłego zaangażowania zespołu w ośrodkach hematologicznych, bo pacjenci, u których je stosujemy, przyjeżdżają co dwa, trzy tygodnie przez długi czas – mówi prof. Gil.
Jakub Gierczyński, ekspert ochrony zdrowia przypomina, że AOTMiT wydała pozytywną opinię dla refundacji tej terapii w leczeniu nawrotowego i opornego na leczenie szpiczaka plazmocytowego od drugiej linii leczenia.
- 30% chorych jest poniżej 65. roku życia i to też jest argument. Kolejny to ograniczona populacja chorych kwalifikujący się do tej terapii. Poza tym Polskie Towarzystwo Hematologiczne i Transfuzjologiczne w TOP HEMATO umieściło tę terapię w pierwszej dziesiątce tych, które powinny być zrefundowane. Jest ona również rekomendowana przez konsultant krajową w dziedzinie hematologii prof. Ewę Lech-Marańdę. Raport NFZ zrobiony razem z hematologami dotyczący szpiczaka plazmocytowego i analizy programu lekowego B54 pokazuje narzędzia umożliwiające kontrolę i monitorowanie drogiego leczenia. A w raporcie „Potrzeby i oczekiwania pacjentów z nawrotem szpiczaka plazmocytowego” ankietowani pacjenci, z których połowa była w wieku 50-59, stwierdzili, że największym traumatycznym doświadczeniem pacjenta jest nawrót choroby – wskazał. - Terapie CAR-T potencjalnie przynoszą wymierne oszczędności i korzyści zdrowotne i społeczne w dłuższym horyzoncie czasowym. Jednorazowe podanie może zastąpić wiele lat kosztownego leczenia wieloma liniami terapii onkologicznych, ograniczyć liczbę hospitalizacji oraz umożliwić pacjentom powrót do pełnej aktywności zawodowej i życiowej. Pomimo wysokiego kosztu jednorazowego podania w perspektywie wieloletniej terapia ta może być mniej obciążająca dla systemu niż wielokrotne finansowanie standardowych schematów leczenia opieki nad pacjentem zaawansowanym z chorobą - dodał.
Jesteśmy przygotowani do leczenia
Polska jest organizacyjnie przygotowana do wdrożenia terapii CAR-T w szpiczaku plazmocytowym. Obecnie w kraju działa 15 ośrodków podających terapię CAR-T - 13 placówek zajmuje się leczeniem dorosłych, a dwie – we Wrocławiu i Bydgoszczy – leczą dzieci. Trzy kolejne ośrodki – w Krakowie, Toruniu i Gorzowie - czekają na akredytację, bez której nie jest możliwe rozpoczęcie leczenia pacjentów metodą komórkową. Do tej pory w Polsce przeleczono ponad 650-700 pacjentów terapią CAR-T w innych wskazaniach hematologicznych, głównie w chłoniakach i ostrej białaczce limfoblastycznej. Doświadczenie to stanowi solidną bazę do rozszerzenia wskazań o szpiczaka plazmocytowego. Prof. Lidia Gil zapewnia, że Ministerstwo Zdrowia i Fundusz mają bardzo dobrą kontrolę nad pacjentami, którzy otrzymują terapię CAR-T, dzięki funkcjonowaniu zespołu koordynującego z udziałem przedstawicieli Ministerstwa i Funduszu. W Polsce z terapii CAR-T w szpiczaku plazmocytowym mogłoby skorzystać około 50 chorych.
Tematy
limfocyty T / refundacja terapii / prof. Lidia Gil / szpiczak plazmocytowy / CAR-T / refundacja / lidia gil / terapia komórkowa / Jakub Gierczyński