Do niedawna relacja lekarza z pacjentem miała charakter paternalistyczny. Lekarz był w niej „kierownikiem” dla pacjenta, który miał wykonywać polecenia. Teraz już coraz częściej mówi się o relacjach partnerskich, w których chory może współdecydować np. o leczeniu. Jak ocenia pan taką zależność?
– Bez względu na specjalizację, lekarze powinni skoncentrować się na kilku podstawowych rzeczach w stosunku do chorego. Przede wszystkim powinniśmy pomóc choremu w sensie medycznym – jeżeli nie możemy wyleczyć, to celem powinno być istotne przedłużenie życia. Poza tym pacjent powinien żyć w odpowiednim komforcie. Choroba leczona nie może być gorsza do przejścia niż sama choroba. W dążeniu do tej jakości zdrowotnej mieści się autonomia. Człowiek, który nie ma poczucia ogólnej, życiowej autonomii, zawsze będzie miał gorszą jakość życia. Partnerstwo, o którym pani mówi, jest słuszne biorąc pod uwagę dążenie do poprawy jakości życia, którego niezbywalnym elementem jest utrzymanie autonomii człowieka. Myślę , że bardzo ważnym warunkiem dobrej komunikacji jest wstępne poznanie tego, z kim się rozmawia. Należy wziąć poprawkę na to, że w gabinecie lekarskim pacjentowi towarzyszy stres i lęk. Lekarz powinien mieć pełną wiedzę na temat osoby, z którą ma do czynienia – należy rozpoznać jego cechy oraz oczekiwania i odpowiednio poprowadzić rozmowę. Zdarzają się lekarze, którzy traktują pacjentów z wyższością, mówią do nich ex cathedra. A z pacjentem powinno się rozmawiać po partnersku.
Ma pan w pamięci przykłady dobrej, efektywnej relacji z pacjentem?
– Tak, choć nie chciałbym być uznany za osobę o doskonałych umiejętnościach w zakresie komunikacji, bo nie jestem mistrzem w tym zakresie. Poruszam się często w tych obszarach jak słoń w składzie porcelany. Historia, którą przytoczę jest przykładem nawiązania dobrej relacji. Myślę, że wpływ na to miała motywacja pacjentki i moja, która wynikała z relacji partnerskiej. Kobieta – fizyk – była na stypendium w Stanach Zjednoczonych, gdzie amputowano jej pierś z powodu raka. W Stanach Zjednoczonych rozpoczęła hormonalne leczenie uzupełniające. W trakcie leczenia wróciła do Polski, trafiła do mnie, a ja kontynuowałem hormonoterapię lekiem przepisanym w Stanach Zjednoczonych. W pewnym momencie ukazały się informacje o nowej metodzie hormonoterapii raka piersi. Pacjentka zapytała, czy nie powinna zmienić leku na nowy. Tłumaczyłem jej dość długo jakie są plusy
i minusy zmiany leku. Z wcześniejszych rozmów z nią, dowiedziałem się, że jej pasją jest wspinaczka skałkowa. Powiedziałem jej, że nowy lek sprzyja osteopenii i osteoporozie, co było zgodne z stanem wiedzy. By mój komunikat został przez nią dobrze zrozumiany, wytłumaczyłem jej, że stosując nowy lek może znacznie podnieść ryzyko złamań kości w czasie – odpukać – upadku ze skałek. Pacjentka przemyślała sprawę i zdecydowała się kontynuować starą metodę leczenia.
Komunikacja to trudne rzemiosło …
– No właśnie, trzeba uczyć się go w praktyce. Życie niesie ze sobą różne konfiguracje problemów związanych z indywidualnym człowiekiem. Lekarze powinni przede wszystkim nauczyć się, jak „rozpracować” i zrozumieć pacjenta. Typów osobowości może być wiele. Inaczej będzie wyglądała rozmowa z pacjentem ciężko chorym lub osobą mniej obciążoną chorobą. Inaczej rozmawia się z tym, który przebył wiele innych chorób i z tym, który zachorował po raz pierwszy. Percepcja, wrażliwość, inteligencja, słownictwo są cechami dodatkowo różnicującymi pacjentów i mających wpływ na komunikację.
Jak rozmawiać z pacjentem onkologicznym o jego szansach?
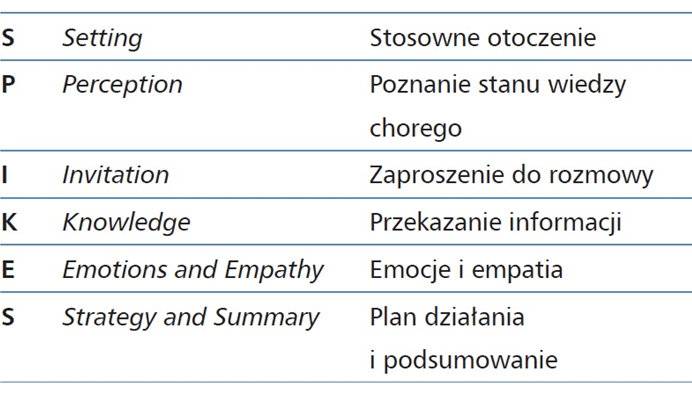
– Załóżmy, że mówimy o chorym na raka płuc. Wiem, że mediana przeżycia w danym stadium choroby, w którym ów pacjent się znajduje, wynosi około 12 miesięcy. Kiedy odbywa się taka rozmowa, nie używam tych 12 miesięcy jako wyznacznika, że tak będzie. Jakie będą szanse na dobry wynik leczenia, to się okaże po dwóch lub trzech cyklach chemioterapii. Powie pani, że to unik. I to prawda. Czasami mówię choremu, że nie potrafię panu/pani dzisiaj powiedzieć, co będzie za 10-12 miesięcy, ale potrafię powiedzieć, że nawet jeśli po dwóch cyklach chemioterapii nie będzie odpowiedzi na leczenie, to mamy w zanadrzu leczenie drugiej linii. W onkologii funkcjonuje model informowania pacjenta o pogorszeniu jego stanu zdrowia, zwany SPIKES. Nazwa pochodzi od amerykańskiego akronimu, z którego każda litera wskazuje na inny czynnik trudnej sytuacji komunikacyjnej. To system kroków, które powinny być brane pod uwagę w komunikowaniu się. S oznacza otoczenie, w którym znajdują się rozmówcy, czyli całą „scenografię” gabinetu lekarskiego. Na pewno niestosownym otoczeniem jest korytarz szpitalny i przekazywanie wiadomości pacjentowi w biegu. Do tego ważna jest mowa ciała oraz prosta rzecz, jaką jest patrzenie rozmówcy prosto w oczy. Niektórzy błądzą wzrokiem, bo czują się niezręcznie w niekomfortowej sytuacji komunikacyjnej. To wówczas wpływa na ich wiarygodny odbiór.
Moment usłyszenia diagnozy jest punktem startu dla pacjenta. To, w jaki sposób usłyszy
o chorobie, wpłynie na jego motywację do leczenia.
– Człowiek, żeby coś w życiu zrobić, musi mieć pewne zasoby psychiczne. Jak sportowiec, który bierze udział w wyścigu o pierwsze miejsce. Nie można podchodzić do zadań czy wyzwań
z wątpliwościami. Amerykanie mogą przegrać pierwszego seta w meczu, ale oni nie szukają wtedy winnych, tylko rozwiązania, zadają sobie pytanie co zrobić, żeby wygrać. Ten start, to jest budowanie w pacjencie zasobów psychicznych. Najważniejszy moment. Jeżeli powiemy choremu prawdę, ale eksponując odpowiednio pozytywy w tej prawdzie, to ukierunkujemy go na działanie.
Całość wywiadu ukaże się w listopadowym numerze „Służby Zdrowia”